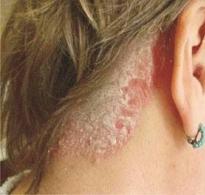
Что ты болезнь перекрест синдром. Системная склеродермия и склеродермическая группа болезней
Аутоиммунные заболевания печени (АИЗП) - это неоднородная группа заболеваний, включающая в себя аутоиммунный гепатит (АИГ), первичный билиарный цирроз (и аутоиммунный холангит), первичный склерозирующий холангит (ПСХ), а так же ряд неклассифицированных на данный момент состояний.
Критерии диагностики основных видов аутоиммунных заболеваний печени хорошо разработаны и чаще всего встречаются классические виды АИЗП — моноварианты аутоиммунного гепатита или первичного билиарного цирроза, например. Но в ряде случаев наблюдаются проявления сразу двух форм из группы АИЗП. Для описания таких состояний используется термин перекрестный синдром (Overlap syndrome).
Типы
Наиболее часто выявляется перекрестный синдром:
- аутоиммунный гепатит/первичный билиарный цирроз (АИГ/ПБЦ)
- аутоиммунный гепатит/первичный склерозирующий холангит (АИГ/ПСХ)
На сегодняшний день отношение к термину «перекрестный синдром» неоднозначно, так как отсутствуют стандартизованные критерии диагностики , четкое понимание основных механизмов развития (патогенеза) данных состояний и не разработаны уверенные стратегии лечения/ведения таких больных. Так, международная группа по изучению аутоиммунного гепатита (International Autoimmune hepatitis group, IAIHG) рекомендует подразделять больных с АИЗП по имеющимся основным диагнозам и говорить о ПБЦ (или первичном склерозирующем холангите) с чертами АИГ.
В то же время термин «перекрестный синдром» вошел в рекомендации ведущих гепатологических ассоциаций (Европейской Ассоциации по Изучению Печени (EASL), Американской Ассоциации по Изучению Болезней Печени (AASLD) и др.).
Эксперты обсуждают различные варианты течения перекрестного синдрома: одновременное течение двух АИЗП и «последовательное» перекрытие — например, смена картины ПБЦ на признаки АИГ или АИГ на ПСХ.
Симптомы
«Перекрестные синдромы» в гепатологии сегодня мало изучены , но они представляют собой клиническую реальность, и в настоящее время проводятся исследования по изучению естественного течения этих состояний, разработка рационального лечения и ведения данной группы пациентов.
Так же существует мнение о том, что перекрестный синдром ПБЦ/АИГ и ПСХ/АИГ имеют более тяжелое течение, быстрее прогрессируют в цирроз печени и чаще, нежели моновариант АИГ или ПБЦ, требуют трансплантации печени. В то же время говорят о более мягком течении перекрестного синдрома ПСХ/АИГ в сравнении с моновариантом ПСХ.
Диагностика
При очередном контроле анализов крови, оценке ответа на проводимую терапию Вашего основного аутоиммунного заболевания печени (чаще ПБЦ или ПСХ) Ваш лечащий врач может заподозрить наличие перекрестного синдрома. Для уточнения этого состояния необходимо дообследование:
- повторные биохимические анализы крови (включающие ферменты печени)
- иммунологический анализ крови (электрофорез белковых фракций и классы иммуноглобулинов M, G)
- анализ крови на аутоантитела (в том числе ANA, SMA, ANCA, развернутая серология АИЗП и т.д.)
- при неясных случаях — проведение биопсии печени с гистологическим исследованием — для верификации диагноза, определения стадии заболевания и степени повреждения печени (в том числе наличия цирроза)
- возможно, дополнительные инструментальные методы обследования (например, МРХПГ — магнитнорезонансная холангиопанкреатография, эндоскопическая ультрасонография и т.д.).
Лечение
В лечении перекрестного синдрома выделяют несколько направлений:
- Терапию основного заболевания (например, при ПБЦ и ПСХ - урсодезоксихолевания кислота — УДХК).
- Терапию дополнительно выявленного АИЗП (чаще АИГ — топические и системные глюкокортикостероиды, а так же другие иммуносупрессоры).
- Коррекцию осложнений (например, заместительная терапия ферментативными препаратами, перпаратами кальция и витамина D и т.д.).
- Лечение осложнений цирроза печени (если болезнь находится в цирротической стадии) — коррекция портальной гипертензии (неселективные В-адреноблокаторы, лигирование расширенных вен пищевода, диуретическая терапия), печеночной энцефалопатиии (антиаммониемические препараты) и т.д.
- При наличии показаний (в том числе терминальной стадии заболевания) — трансплантация печени.
Врачи, лечащие заболевание
Записаться на прием
Клинические случаи
Выявление аутоиммунного гепатита
Пациент Сергей, 45 лет, обратился в гастро-гепатоцентр ЭКСПЕРТ с 20-ти кратным повышением печеночных ферментов АсАТ, АлАТ, по поводу чего безрезультатно лечился у инфекциониста по месту жительства, хотя неоднократные исследования на вирусные гепатиты не давали положительных результатов.
Кожный зуд при беременности
Пациентка Елизавета обратилась в гастро-гепатоцентр ЭКСПЕРТ с жалобами на общую слабость, утомляемость, тяжесть в правом подреберье, желтушность склер, эпизоды легкого кожного зуда в вечерние и ночные часы. Из анамнеза известно, что в период беременности 10 лет назад, в III триместре наблюдался кожный зуд, расцененный как гепатоз беременных, разрешившийся после родов. В дальнейшем у специалистов не наблюдалась, чувствовал себя удовлетворительно.
Обследование при кожном зуде
Пациентка О. длительно лечилась (без значительного эффекта) у дерматолога по поводу кожного зуда. При обращении в гастро-гепатоцентр ЭКСПЕРТ было назначено обследование, в результате которого выявлены изменения со стороны функций печени — синдром холестаза (нарушение образования и выделения желчи).
Владимир Янда был одним из самых выдающихся физиотерапевтов в мире в конце 20 века. Первопроходец в разработке методов лечения болезней нижнего поясничного отдела человека, он совершенствовал свои навыки в коммунистической Чехословакии. В то время пока западные учёные боролись с этим недугом, делая операции на поясничном отделе позвоночника, тем самым превращая людей в «беспомощных созданий» (Waddel,G.1992), Владимир Янда добился удивительных результатов в методах лечения этой болезни. Он использовал раскачивающиеся скамьи, палки, упражнения с мячами (вероятно и гири) и самое главное свои руки. После распада Советского Союза и образования Чешской республики, работать с Яндой и его коллегами стало намного проще. Вначале 90-х группа прогрессивных хиропрактиков и физиотерапевтов начали преподавать методики Янды на Западе, тем самым заставили большинство из нас по — другому посмотреть на физиотерапию.
Одним из основных (если не самым важным) исследованием Владимира Янды был “Нижний перекрёстный синдром”. “Нижний перекрёстный синдром” очень распространённое явление в западном обществе, так как большинство этих людей ведут сидячий образ жизни. Именно такие привычки могут привести к напряжению и гиперактивности сгибательных мышц бедра (илиопсоасов и.т).
Вследствие реципрокного торможения (процесс в организме человека, который провоцирует сокращение одной группы мышц, а она в свою очередь тормозит работу группы мышц-антагонистов) гиперактивность и напряжённость сгибательных мышц бедра могут затруднять работу бедренных мышц-разгибателей, и что самое главное, большой ягодичной мышцы. Такой дисбаланс может привести к серьёзным нарушениям походки. Так как люди с таким диагнозом не могут выполнить сгибание тазобедренных мышц при помощи большой ягодичной мышцы, вместо этого, в качестве замещения, они задействуют поясничные мышцы-разгибатели. Они же в свою очередь становятся жесткими, неэластичными и гипертонизированными, и посредством взаимного замещения, мешают работе мышц брюшного пресса. Результатом такого замещения становится большой живот (так происходит из-за неправильного питания и отсутствия физических нагрузок). Поднятие тяжести и ходьба с задействованием в первую очередь поясничных мышц-разгибателей приводит к увеличению биомеханического напряжения мышц поясничного отдела позвоничка, что является причиной возникновения постоянных болей, остеоартрита и грыжи позвоночных дисков.
Один из ключевых моментов в лечении поясничных болей заключается в том, чтобы найти правильный подход, который поможет навсегда избавиться от этого недуга. В моей прошлой жизни (ещё до того, как я начал заниматься с гирями) для лечения заболеваний поясничного отдела я бы использовал упражнения на раскачивающихся досках, упражнения с мячами и многое другое. Такие упражнения были одинаково тяжёлыми и эффективными (а ещё и однообразными), а так же для их выполнения требовалось много предметов специального оборудования. Когда я начал изучать гиревые упражнения, я был очень удивлён тому, как такие простые движения, как раскачивание гири, рывок гири в стойку и рывок гири над головой, могут не только исправить дисфункцию движений, которую я был обучен распознавать, но и укрепляют сердечно-сосудистую систему и способствуют развитию силы у человека. Наиболее распространённым расстройством был “Нижний перекрёстный синдром”. Удивительным было то, что упражнение с гирей “Раскачивание” как-будто специально было разработано для лечения этого синдрома. Правильная техника выполнения упражнения “Раскачивание гири” предусматривает, при заносе гири, её снижение задействуюя поясничный отдел позвоночника и нейтральное сгибание тазобедренных мышц, а при выносе гири вперёд необходимо приложить силу, которая влияет на хорошую работу поясничного отдела и тазобедренных суставов. Это упражнение одновременно растягивает и расслабляет тазобедренные мышцы-сгибатели (в частности ягодичные мышцы) и учит контролировать работу поясничного отдела. Вдобавок, вторая часть “Раскачиваний” – вынос гири вперёд, укрепляет мышцы брюшного пресса, а так же растягивает и расслабляет околопозвоночные мышцы; прекрасный взаимовыгодный сценарий!
Таким образом, выполнение упражнения “Раскачивание гири” или изучение техники его выполнения не только помогает вашему клиенту/пациенту сохранить хорошую физическую форму, но и оказывает корректирующие воздействие на одно из наиболее распространённых дисфункциональных расстройств западного общества!!!
Анализ
История и Исследования
Однажды 35 летний мужчина пожаловался на боль в спине, которая продолжалась уже на протяжении года. У пациента сидячая работа. Ему приходится много путешествовать, следовательно, он много времени проводит сидя. У него не было травм или серьёзных повреждений спины. Но боль продолжала беспокоить на протяжении многих дней и сковывала движения. Особенно боль мешала выполнять упражнения на велосипеде. Из-за боли нагрузка была минимальной. Не было никаких усложняющих факторов. Результаты МРТ были отрицательными на такие структурные аномалии как грыжа диска, уплотнение диска или остеоартроз.
Исследования выявили, что источник боли находится в поясничном отделе позвоночника. Оценка движений пациента показали, что у него имелись значительные изменения в сгибательных суставах таза, то есть работа поясничных мышц-сгибателей была замещена работой сгибательных тазобедренных мышц.
Методы лечения
Для снижения боли и правильного лечения скелетно-мышечной дисфункции существуют различные методики – это хиропрактика, холодный лазер, массаж мягких тканей и т.д).
Обратимся к истории пациента Энтони Делуглио и гиревым тренировкам.
Гиревые тренировки
Тренировка начинается с разминки (первый день в спортзале), которая включает в себя упражнения «раскачивание гири» (раскачивание гири одной рукой, двумя руками, раскачивание гири с передачей гири из руки в руку), рывки, становая тяга «сумо», упражнение «ветряная мельница», тактический выпад и т.д.
После начальной разминки и во время последующих тренировок боль в поясничном отделе не усиливалась.
Продолжение тренировок
Пациент продолжает гиревые тренировки самостоятельно, вышеперечисленные симптомы стали беспокоить его меньше. Он смог снова приступить к занятиям на велотренажёре и это не приносит ему вреда и неудобств.
Примечания
Пациенту было рекомендовано продолжить тренироваться с гирей до тех пор, пока не исчезнут все симптомы. В некоторых случаях замечалось, что боль, которую ощущал пациент перед началом тренировки, постепенно исчезала во время занятий. Такие структурные аномалии как уплотнение позвоночных дисков и остеоартроз, не исключают гиревых тренировок, как методов лечения. В таком случае ход тренировок может быть изменён.
Доктор Рон Тызковский практикующий мануальный терапевт, работающий в городе Провиденс (США, штат Род-Айленд). Он уже много лет тренируется с гирями и использует их в лечении травм. Узнать больше о гиревых тренировках после травм, вы сможете в Интернет-блоге перейдя по ссылке www.KettlebellDoctor.com
В настоящее время нет однозначного определения перекрестного синдрома или "атипичной манифестации аутоиммунного гепатита", как иногда называют перекрестный синдром.
Термин "перекрестный синдром" означает, что у одного и того же больного присутствуют признаки двух различных аутоиммунных заболеваний печени, имеющих, вероятнее всего, общую причину.
Поскольку этиология всех аутоиммунных заболеваний печени остается неизвестной, некоторые авторы не считают обязательным условием постановки диагноза перекрестного синдрома общую причину и ограничиваются указанием на совместное течение двух заболеваний. Ряд авторов понимает под перекрестным синдромом сочетание двух разных заболеваний печени (не обязательно аутоиммунного происхождения), например аутоиммунного гепатита и хронического гепатита C. В отличие от хронических гепатитов B и D, хронический гепатит С может протекать с многочисленными иммунными изменениями. Это не исключает вирусной природы аутоиммунного гепатита. Таким образом, одним из двух заболеваний, включенных в перекрестный синдром, всегда является аутоиммунный гепатит 1 или 2 типа. При этом утрачивается одно из определений перекрестного синдрома, согласно которому у больного должны вначале отмечаться типичные клинические, биохимические, серологические и гистологические признаки четко очерченного аутоиммунного заболевания, которые затем частично теряются и по прошествии какого-то времени дополняются симптомами другого заболевания. Некоторые авторы и сейчас считают обязательным условием перекрестного синдрома временной интервал между двумя аутоиммунными заболеваниями печени в несколько месяцев или даже лет.
В перекрестный синдром не должны включаться те случаи, когда одно заболевание присоединяется к другому через очень короткий или, наоборот, очень продолжительный период времени. Так, например, в эндемичных областях могут встречаться, хотя и очень редко, ситуации, при которых у больных с исходно имевшимся аутоиммунным гепатитом или первичном билиарном циррозом возникает хронический вирусный гепатит B или C с последующим спонтанным излечением. В указанных случаях следует говорить не о перекрестном синдроме, а о сочетании двух заболеваний. Правда, в какой-то определенный период времени бывает трудно решить, имеются ли у таких больных одновременно два заболевания печени сходной этиологии (при обнаружении общего причинного фактора это могло бы способствовать возникновению истинного перекрестного синдрома) или же случайное сочетание двух заболеваний.
Спорными все еще остаются классификация аутоиммунного холангита и криптогенного хронического гепатита, а также трактовка сочетания хронического гепатита C и аутоиммунного гепатита. Аутоиммунный холангит и криптогенный хронический гепатит рассматриваются и как неклассифицируемые заболевания ("посторонний синдром").
Оценка эффективности лечения слабо характеризует перекрестный синдром. Так, в случае лекарственных поражений печени, протекающих с изменениями иммунных показателей, часто отмечается хороший ответ на иммуносупрессивную терапию. Урсодезоксихолевая кислота (УДК) и преднизолон могут давать хороший первоначальный эффект при любом хроническом заболевании печени. Но он не позволяет провести дифференциальный диагноз между аутоиммунным гепатитом и холестатическим аутоиммунным заболеванием печени и констатировать наличие перекрестного синдрома. Таким образом, успешное первоначальное лечение не является надежным критерием подтверждения диагноза.
По мнению большинства авторов, о перекрестном синдроме можно вести речь только в том случае, если тщательная оценка всех биохимических, серологических, иммунологических и особенно гистологических изменений свидетельствует о вероятном наличии у одного и того же больного характерных черт двух различных хронических заболеваний печени. Эти признаки могут быть выражены у отдельных больных в количественном и качественном отношениях в различной степени. Было бы ошибочным основывать диагноз перекрестного синдрома исключительно на биохимических изменениях, только на гистологических особенностях или на успешных результатах лечения.
Все еще открытым для клиницистов остается вопрос о том, насколько прогноз больных с перекрестным синдромом отличается от такового у пациентов с одним, но четко определенным заболеванием, и нуждается ли больной с перекрестным синдромом в каком-либо специфическом лечении. Поскольку "центр тяжести" в клинической картине при перекрестном синдроме может смещаться от одного заболевания к другому, необходим тщательный контроль за такими больными и корректировка терапии в соответствии с изменяющейся клинической картиной.
На мой взгляд тема перекрестных мышечных синдромов достойна обсуждения. Эти нарушения являются одним из основных факторов формирования перегрузок ОДА и в дальнейшем развития болей в "спине". Не стоит забывать, что патологические процессы в дисках и позвонках, вплоть до "грыжи диска", есть факт чрезмерной их перегрузки.
Изначально в организме человека имеется ряд мышечных групп, склонных к гипертонусу (напряжению) или гипотонусу (ослаблению)
Гиперактивными мышцами являются:
а) на дорсальной (задней) поверхности:
икроножная и задние мышцы бедра, поясничная часть разгибателя спины, квадратная мышца, верхняя и средняя порции трапециевидной мышцы, поднимающая лопатку;
б) на вентральной (передней) поверхности:
аддукторы бедра, прямая мышца бедра, напрягающая широкую фасцию бедра, подвздошно-поясничная, косые мышцы живота, грудные, лестничные, грудиноключичные мышцы. в) на руке: сгибатели кисти и пальцев.
Вялыми мышцами считаются:
а) ягодичные, нижняя часть трапециевидной мышцы, передняя зубчатая, над- и подостные мышцы, дельтовидная мышца;
б) передняя большеберцовая, разгибатели пальцев, малоберцовые, широкие мышцы бедра, прямая мышца живота, глубокие сгибатели шеи; в) разгибатели кисти и пальцев.
Ввиду нарушения баланса между этими мышечными группами, формируются постуральные нарушения осанки или перекрестые синдромы.
К ним можно отнести.
Верхний перекрестный синдром
Этот синдром складывается из дисбаланса:
1) Между верхними и нижними фиксаторами плечевого пояса, т.е. между верхней и нижней частями трапециевидной мышцы со стороны спины. Передняя зубчатая мышца в данном случае выполняет роль нижнего фиксатора лопатки со стороны живота.
2) Между большой и малой грудной мышцами с одной и межлопаточными с другой стороны.
3) Между глубокими сгибателями шеи (длинная мышца шеи, длинная мышца головы, подъязычно-лопаточная), щитовидно-подъязычной с одной стороны и разгибателями головы (шейный отдел разгибателя спины, верхняя порция трапециевидной мышцы) с другой стороны. Причем здесь значительное влияние на патологическую позу оказывает одновременное укорочение выйной связки.
Развитие этого синдрома может быть обусловлено первоначальной активацией какой-либо мышцы, имеющей предрасположенность к гипертонусу. Чаще всего это справедливо в отношении трапециевидной, большой грудной и лестничных мышц. Как известно, психо-эмоциональные, стрессовые реакции сопровождаются активацией мышц надплечья и передней стенки грудной клетки (пассивно-оборонительная реакция). Утомление, болевые синдромы шейно-плечевой области также способствуют активности этих мышц. Особо следует подчеркнуть первичные позные нарушения в подростковом периоде. Часть девушек, обычно в возрасте 12-14 лет, с целью скрывания быстро растущих молочных желез сознательно деформируют осанку - выдвигают оба плеча вперед и несколько кифозируют (сгибают) грудной отдел позвоночника ("горбятся"). В итоге запускается циклическая патологическая перестройка координационных отношений названных мышечных групп. У взрослых женщин вторичный верхний перекрестный синдром (РЛДС) может быть вследствие неправильно подобранного бюстгалтера, обычно меньшего размера. Указанная причина вызывает значительную активацию трапециевидных мышц, что сопровождается подъемом плеча и другими проявлениями этого синдрома. Обычно на надплечьи у этих женщин образуются глубокие борозды от бретелек бюстгалтера.
В общем виде развернутый верхний перекрестный синдром проявляется высокими плечами, увеличением грудного кифоза (изгиб), увеличением шейного лордоза и несколько сведенными кпереди плечами. Эти патологические изменения являются результатом активности мышечных групп при одновременном реципрокном торможении их антагонистов. Ключевую роль в этой дискоординированной деятельности играет ослабление нижних фиксаторов плечевого пояса, т.е. лопатки. Совершенно очевидно, что описанные изменения часто сопровождаются функциональными блокадами шейных позвонков или шейно-грудного перехода. В таких случаях формируется порочное кольцо, включающее блокированный двигательный сегмент, триггерные пункты перегруженных мышц, измененный двигательный стереотип.
Нижний перекрестный синдром
Он складывается вследствие:
1) вялости большой ягодичной мышцы и укорочения сгибателей бедра;
2) вялости мышц брюшной стенки;
3) вялости средней ягодичной мышцы при одновременном укорочении квадратной мышцы поясницы.
В результате дисбаланса между названными мышечными группами могут возникнуть соответственно следующие патологические девиации таза и нижних конечностей:
А. В этой ситуации происходит поворот вокруг горизонтальной оси с подъемом дорсального отдела и опусканием лона книзу. Вследствие этого происходит гиперлордоз поясничного отдела. Последующие укорочения подвздошно-поясничной и прямой мышц бедра увеличивают наклон таза кпереди и увеличивают гиперлордоз (люмбосакральный гиперлордоз).
Б. Слабость мышц передней стенки брюшной полости и укорочение поясничной части разгибателя спины вначале вызывают гиперлордоз с последующим наклоном таза по описанному варианту (люмбальный гиперлордоз).
В. Дисбаланс между квадратной мышцей поясницы (укорочение) и средней ягодичной мышцей (вялость) способствуют дискоординаторному синдрому вокруг сагиттальной оси таза. При симметричном дискоординационном поражении это проявляется изменением походки, напоминающей утиную. Происходит это также и по причине активации аддукторов бедра. Чаще всего приходится иметь дело с асимметричным синдромом - такие ситуации возможны при вертеброгенном болевом и постуральном синдромах - сколиотическая деформация позвоночника, дискогенные корешковые компрессии, викарные перегрузки мышц конечностей.
Рис.1 а) нормальная осанка б) сочетание верхнего и нижнего
перекрестных синдромов
Этажный синдром
Так называемый слоистый (этажный) синдром заключается в своеобразном перераспределении укороченных и вялых мышц по краниокаудальной оси. Касаются эти изменения мышц спины и ишиокруральной мускулатуры. Эти изменения встречаются у лиц, выполняющих значительную по интенсивности и продолжительности физическую нагрузку - спортсмены-тяжелоатлеты и др. Проявляется это гипертрофией ишиокруральной мускулатуры, гипотрофией и вялостью ягодичной и поясничной порции разгибателей спины, гипертрофией тораколюмбального отдела разгибателя спины, вялостью межлопаточной мускулатуры и гипертрофией верхних фиксаторов лопатки. Сопровождается это некоторой вялостью мышц живота - выбуханием и отвисанием живота.
Таким образом, описательная характеристика наиболее распространенных перекрестных синдромов позволяет понять сложность динамического патологического взаимодействия программного и кольцевого типа организации движения. Как следует из представленных клинических синдромов, результат этого патологического взаимодействия отличается достаточной резистентностью. Вообще, следует заметить, что наиболее динамичными с точки зрения лечебных возможностей являются регионарно - локальные дискоординаторные синдромы. Как правило, устранение этиологического фактора периферического генеза способно быстро нормализовать координационные отношения. Напротив, первичные генерализованные дискоординаторные расстройства отличаются наибольшей стойкостью. Переучивание врожденных и рано приобретенных моторных дефектов представляет собой трудоемкую задачу.
Перекрестные синдромы в этом отношении занимают промежуточное место. Естественно, лечебная тактика в таких случаях базируется на устранении периферического патологического фактора и воспитании необходимых двигательных комплексов.