Že jste nemoc se zkříženým syndromem. Systémová sklerodermie a skupina onemocnění sklerodermie
Autoimunitní onemocnění jater (AILD) je heterogenní skupina onemocnění, která zahrnuje autoimunitní hepatitidu (AIH), primární biliární cirhózu (a autoimunitní cholangitidu), primární sklerotizující cholangitidu (PSC) a také řadu v současnosti neklasifikovaných stavů.
Diagnostická kritéria pro hlavní typy autoimunitních onemocnění jater jsou dobře vyvinuta a nejběžnějšími typy AILD jsou klasické typy AILD – například monovarianty autoimunitní hepatitidy nebo primární biliární cirhózy. Ale v některých případech existují projevy dvě formy najednou ze skupiny AISP. Termín používaný k popisu takových stavů zkřížený syndrom (překryvný syndrom).
Typy
Nejběžnější zkřížený syndrom je:
- autoimunitní hepatitida/primární biliární cirhóza (AIH/PBC)
- autoimunitní hepatitida/primární sklerotizující cholangitida (AIH/PSC)
Dnes je postoj k pojmu „křížový syndrom“ nejednoznačný neexistují žádná standardizovaná diagnostická kritéria, jasné pochopení základních mechanismů vývoje (patogeneze) těchto stavů a nebyly vyvinuty žádné spolehlivé strategie pro léčbu/management takových pacientů. International Autoimmune Hepatitis Group (IAIHG) tedy doporučuje rozdělit pacienty s AIH podle stávajících hlavních diagnóz a mluvit o PBC (neboli primární sklerotizující cholangitidě) s rysy AIH.
Zároveň byl termín „cross syndrom“ zařazen do doporučení předních hepatologických asociací (European Association for the Study of the Liver (EASL), American Association for the Study of Liver Diseases (AASLD) aj.).
Odborníci diskutují o různých možnostech průběhu syndromu překrytí: současný průběh dvou AIHD a „sekvenční“ překrývání – např. změna obrazu PBC na známky AIH nebo AIH na PSC.
Příznaky
„Křížové syndromy“ v hepatologii jsou dnes málo studovány, ale představují klinickou realitu a v současnosti probíhají výzkumy zaměřené na studium přirozené historie těchto stavů, vývoj racionální léčby a managementu této skupiny pacientů.
Existuje také názor, že překryvný syndrom PBC/AIH a PSC/AIH má závažnější průběh, rychleji progreduje do jaterní cirhózy a častěji než monovariantní AIH nebo PBC vyžaduje transplantaci jater. Zároveň hovoří o mírnějším průběhu PSC/AIH cross-over syndromu ve srovnání s monovariantou PSC.
Diagnostika
Při pravidelném sledování krevních testů a hodnocení odpovědi na léčbu vašeho základního autoimunitního onemocnění jater (obvykle PBC nebo PSC) může váš ošetřující lékař mít podezření na přítomnost crossover syndromu. K objasnění tohoto stavu je nutné další vyšetření:
- opakované biochemické krevní testy (včetně jaterních enzymů)
- imunologický krevní test (elektroforéza proteinových frakcí a imunoglobulinů třídy M, G)
- krevní test na autoprotilátky (včetně ANA, SMA, ANCA, extenzivní sérologie AIDP atd.)
- v nejasných případech provedení jaterní biopsie s histologickým vyšetřením k ověření diagnózy, zjištění stadia onemocnění a stupně poškození jater (včetně přítomnosti cirhózy)
- případně doplňkové přístrojové vyšetřovací metody (například MRCP - magnetická rezonanční cholangiopankreatikografie, endoskopická ultrasonografie apod.).
Léčba
V léčbě zkříženého syndromu existuje několik oblastí:
- Terapie základního onemocnění (například u PBC a PSC - kyselina ursodeoxycholová - UDCA).
- Terapie pro dodatečně identifikovanou AIH (obvykle AIH - topické a systémové glukokortikosteroidy, stejně jako další imunosupresiva).
- Korekce komplikací (například substituční terapie enzymovými preparáty, doplňky vápníku a vitaminu D apod.).
- Léčba komplikací jaterní cirhózy (pokud je onemocnění ve stadiu cirhózy) - korekce portální hypertenze (neselektivní B-blokátory, podvázání rozšířených žil jícnu, diuretická léčba), jaterní encefalopatie (antiamonemika), atd.
- Pokud je to indikováno (včetně terminálního stádia onemocnění) - transplantace jater.
Lékaři léčící nemoc
Domluvte si schůzku
Klinické případy
Detekce autoimunitní hepatitidy
Pacient Sergej, 45 let, se dostavil do gastrohepatcentra EXPERT s 20násobným zvýšením jaterních enzymů AST a ALT, na což byl bezvýsledně léčen infekčním specialistou v místě bydliště, i když opakované testy pro virovou hepatitidu nedával pozitivní výsledky.
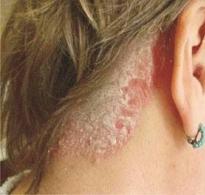
Svědění kůže během těhotenství
Pacientka Elizaveta se přihlásila do gastro-hepatcentra EXPERT se stížnostmi na celkovou slabost, únavu, tíhu v pravém podžebří, zežloutnutí skléry a epizody mírného svědění kůže večer a v noci. Z anamnézy je známo, že v těhotenství před 10 lety, ve třetím trimestru, bylo pozorováno svědění kůže, považované za hepatózu těhotných žen, které po porodu odeznělo. Neproběhlo žádné další sledování se specialisty a cítil jsem se uspokojivě.
Vyšetření na svědění kůže
Pacientka O. byla dlouhodobě (bez výrazného efektu) léčena dermatologem pro svědění kůže. Při kontaktu na gastro-hepatcentrum EXPERT bylo předepsáno vyšetření, které odhalilo změny jaterních funkcí - syndrom cholestázy (porucha tvorby a sekrece žluči).
Vladimír Janda byl koncem 20. století jedním z nejvýznamnějších fyzioterapeutů světa. Průkopník ve vývoji léčby nemocí dolní bederní oblasti člověka zdokonalil své dovednosti v komunistickém Československu. Zatímco západní vědci s touto nemocí bojovali, prováděli operace na bederní páteři, čímž z lidí udělali „bezmocná stvoření“ (Waddel, G. 1992), Vladimir Yanda dosáhl úžasných výsledků v metodách léčby této nemoci. Používal houpací lavice, hole, cvičení s míči (asi závaží) a hlavně ruce. Po rozpadu Sovětského svazu a vzniku České republiky byla práce s Jandou a jeho kolegy mnohem jednodušší. Počátkem 90. let začala skupina progresivních chiropraktiků a fyzioterapeutů vyučovat Jandovy techniky na Západě, čímž většinu z nás přinutila dívat se na fyzikální terapii jinak.
Jedním z hlavních (ne-li nejdůležitějších) výzkumů Vladimíra Yandy byl „Syndrom dolního kříže“. „Syndrom dolního kříže“ je v západní společnosti velmi častým jevem, protože většina těchto lidí vede sedavý způsob života. Právě tyto návyky mohou vést k napětí a hyperaktivitě kyčelních flexorů (ohýbačů kyčle).
V důsledku reciproční inhibice (proces v lidském těle, který vyvolává kontrakci jedné svalové skupiny, která zase inhibuje práci antagonistické svalové skupiny), hyperaktivita a napětí ve svalech flexorů kyčle mohou bránit práci svalů extenzorů kyčle. a co je nejdůležitější, hýžďový sval. Tato nerovnováha může vést k vážným poruchám chůze. Protože lidé s touto diagnózou nejsou schopni provádět flexi kyčle pomocí m. gluteus maximus, místo toho používají jako náhradu svaly psoas extensor. Ty se zase stávají rigidními, nepružnými a hypertonickými a vzájemnou substitucí narušují práci břišních svalů. Výsledkem této náhrady je velké břicho (k tomu dochází v důsledku špatné výživy a nedostatku fyzické aktivity). Zvedání závaží a chůze, primárně s využitím bederních extenzorů, vede ke zvýšení biomechanického napětí ve svalech bederní páteře, což způsobuje neustálou bolest, osteoartrózu a vyhřezlé ploténky.
Jedním z klíčových bodů při léčbě bolesti v kříži je najít správný přístup, který vám pomůže se této nemoci navždy zbavit. V minulém životě (než jsem začal zvedat činky) bych k léčbě bederních problémů používal cvičení na houpacím prkně, cvičení na míči a další. Taková cvičení byla stejně obtížná a účinná (a také monotónní) a vyžadovala k jejich provádění také mnoho kusů speciálního vybavení. Když jsem se začal učit o cvičení s kettlebell, byl jsem velmi překvapen, jak jednoduché pohyby, jako je švih s kettlebellem, chňapnutí na stojanu s kettlebellem a chvat s kettlebellem nad hlavou, dokážou nejen napravit pohybovou dysfunkci, kterou jsem byl trénován rozpoznat, ale také zlepšit kardiovaskulární zdraví. cévního systému a přispívají k rozvoji síly u člověka. Nejčastější poruchou byl „Syndrom dolního kříže“. Překvapivé bylo, že cvičení „Swinging“ s kettlebell se zdálo být speciálně navrženo k léčbě tohoto syndromu. Správná technika provádění cviku „Swinging the weight“ zahrnuje při zvedání závaží spouštění pomocí bederní páteře a neutrální flexi kyčelních svalů a při pohybu závaží vpřed je nutné vyvinout sílu, která působí na závaží. dobré fungování bederních a kyčelních kloubů. Toto cvičení současně protahuje a uvolňuje flexory kyčle (zejména hýžďové svaly) a učí ovládání beder. Kromě toho druhá část „Swing“ - přesun váhy dopředu, posiluje břišní svaly a také protahuje a uvolňuje paravertebrální svaly; Skvělý win-win scénář!
Provádění cviku „Kettlebell Swing“ nebo osvojení si techniky jeho provádění tedy nejen pomáhá vašemu klientovi/pacientovi zůstat v dobré fyzické kondici, ale má také nápravný účinek na jednu z nejčastějších dysfunkčních poruch v západní společnosti!!!
Analýza
Historie a výzkum
Jednoho dne si 35letý muž stěžoval na bolest zad, která trvala rok. Pacient má sedavé zaměstnání. Musí hodně cestovat, což znamená, že hodně času tráví sezením. Neměl žádné zranění ani vážnější poškození zad. Bolest mě ale trápila ještě mnoho dní a bránila mi v pohybu. Bolest ztěžovala zejména cvičení na kole. Kvůli bolesti byla zátěž minimální. Nebyly zde žádné komplikující faktory. Výsledky MRI byly negativní na strukturální abnormality, jako je herniace ploténky, zhutnění ploténky nebo osteoartróza.
Výzkum odhalil, že zdroj bolesti je v bederní páteři. Posouzení pohybů pacienta ukázalo, že má výrazné změny v pánevních flexorových kloubech, to znamená, že práce bederních flexorů byla nahrazena prací kyčelních flexorů.
Léčebné metody
Ke zmírnění bolesti a správné léčbě muskuloskeletálních dysfunkcí existují různé techniky – chiropraxe, studený laser, masáž měkkých tkání atd.).
Podívejme se na příběh pacienta Anthonyho Deluglia a tréninku kettlebell.
Trénink s kettlebellem
Cvičení začíná zahřátím (první den v posilovně), které zahrnuje cvičení „houpání závažím“ (houpání závažím jednou rukou, dvěma rukama, švih se závažím s předáváním závaží z ruky do ruky), škubání , mrtvý tah sumo a „větrný mlýn“, taktický útok atd.
Po úvodním zahřátí a při následných trénincích bolest v bederní oblasti nezesílila.
Pokračujte v tréninku
Pacient pokračuje v tréninku s kettlebellem sám, výše uvedené příznaky ho začaly obtěžovat méně. Mohl opět začít cvičit na rotopedu a nezpůsobuje mu to žádnou újmu ani nepříjemnosti.
Poznámky
Pacientovi bylo doporučeno pokračovat v posilování, dokud všechny příznaky nevymizí. V některých případech bylo zaznamenáno, že bolest, kterou pacient pociťoval před zahájením cvičení, během cvičení postupně mizel. Strukturální abnormality, jako jsou zhutněné páteřní ploténky a osteoartróza, nevylučují trénink s kettlebellem jako léčebnou metodu. V tomto případě může být průběh školení změněn.
Dr. Ron Tyzkovsky je praktikující chiropraktik působící v Providence (USA, Rhode Island). S kettlebelly cvičí již řadu let a používá je k léčbě zranění. Více o cvičení s kettlebell po zranění se můžete dozvědět na internetovém blogu pod odkazem www.KettlebellDoctor.com
V současné době neexistuje jasná definice syndromu překrytí nebo „atypického projevu autoimunitní hepatitidy“, jak se syndrom překrývání někdy nazývá.
Termín „zkřížený syndrom“ znamená, že stejný pacient má známky dvou různých autoimunitních onemocnění jater, které mají s největší pravděpodobností společnou příčinu.
Vzhledem k tomu, že etiologie všech autoimunitních onemocnění jater zůstává neznámá, někteří autoři nepovažují společnou příčinu za nezbytný předpoklad pro diagnostiku crossover syndromu a omezují se na indikaci společného průběhu dvou onemocnění. Řada autorů chápe zkřížený syndrom jako kombinaci dvou různých jaterních onemocnění (ne nutně autoimunitního původu), například autoimunitní hepatitidy a chronické hepatitidy C. Na rozdíl od chronické hepatitidy B a D se chronická hepatitida C může vyskytovat s četnými imunitními změnami. To nevylučuje virovou povahu autoimunitní hepatitidy. Jedním ze dvou onemocnění zahrnutých do překryvného syndromu je tedy vždy autoimunitní hepatitida typu 1 nebo 2. Zároveň se ztrácí jedna z definic crossover syndromu, podle které musí pacient nejprve vykazovat typické klinické, biochemické, sérologické a histologické známky jasně definovaného autoimunitního onemocnění, které se pak částečně ztrácejí a po určité době , jsou doplněny příznaky jiného onemocnění. Někteří autoři i dnes považují časový interval mezi dvěma autoimunitními jaterními onemocněními v řádu měsíců či dokonce let za předpoklad vzniku crossover syndromu.
Do zkříženého syndromu by neměly patřit ty případy, kdy se jedna nemoc připojí k druhé po velmi krátké nebo naopak velmi dlouhé době. Například v endemických oblastech mohou, i když velmi vzácně, nastat situace, kdy se u pacientů s původně existující autoimunitní hepatitidou nebo primární biliární cirhózou objeví chronická virová hepatitida B nebo C, po které následuje spontánní uzdravení. V těchto případech bychom neměli mluvit o zkříženém syndromu, ale o kombinaci dvou onemocnění. Je pravda, že v jakémkoli časovém období může být obtížné rozhodnout, zda takoví pacienti mají současně dvě jaterní onemocnění podobné etiologie (pokud je detekován společný příčinný faktor, může to přispět ke vzniku syndromu skutečného překrytí) nebo náhodný kombinace dvou nemocí.
Klasifikace autoimunitní cholangitidy a kryptogenní chronické hepatitidy, stejně jako interpretace kombinace chronické hepatitidy C a autoimunitní hepatitidy, jsou stále kontroverzní. Autoimunitní cholangitida a kryptogenní chronická hepatitida jsou rovněž považovány za neklasifikovaná onemocnění („cizí syndrom“).
Hodnocení účinnosti léčby špatně charakterizuje crossover syndrom. V případě poškození jater vyvolaného léky, ke kterému dochází při změnách imunitních parametrů, je tedy často pozorována dobrá odpověď na imunosupresivní léčbu. Kyselina ursodeoxycholová (UDA) a prednisolon mohou poskytnout dobrý počáteční účinek u jakéhokoli chronického onemocnění jater. Neumožňuje však provést diferenciální diagnózu mezi autoimunitní hepatitidou a cholestatickým autoimunitním onemocněním jater a stanovit přítomnost překryvného syndromu. Úspěšná počáteční léčba tedy není spolehlivým kritériem pro potvrzení diagnózy.
Podle většiny autorů můžeme o crossover syndromu hovořit pouze tehdy, pokud důkladné posouzení všech biochemických, sérologických, imunologických a zejména histologických změn ukazuje na pravděpodobnou přítomnost charakteristických znaků dvou různých chronických jaterních onemocnění u téhož pacienta. Tyto znaky lze u jednotlivých pacientů kvantitativně i kvalitativně vyjádřit v různé míře. Bylo by chybné založit diagnózu crossover syndromu pouze na biochemických změnách, samotných histologických rysech nebo úspěšných výsledcích léčby.
Pro klinické lékaře je stále otevřená otázka, jak moc se liší prognóza pacientů s crossover syndromem od pacientů s jedním, ale jasně definovaným onemocněním, a zda pacient s crossover syndromem potřebuje nějakou specifickou léčbu. Vzhledem k tomu, že „těžiště“ v klinickém obrazu zkříženého syndromu se může posouvat z jednoho onemocnění na druhé, je nutné pečlivé sledování takových pacientů a přizpůsobení terapie měnícímu se klinickému obrazu.
Téma zkřížených svalových syndromů je podle mého názoru hodné diskuse. Tyto poruchy jsou jedním z hlavních faktorů vzniku přetížení pohybového aparátu a následného rozvoje bolestí zad. Nezapomeňte, že patologické procesy na ploténkách a obratlích, až po „výhřez ploténky“, jsou faktem jejich nadměrného přetížení.
Zpočátku má lidské tělo řadu svalových skupin náchylných k hypertonicitě (napětí) nebo hypotonicitě (ochabnutí).
Nadměrně aktivní svaly jsou:
a) na dorzální (zadní) ploše:
gastrocnemius a hamstringy, bederní extensor dorsi, m. quadratus, horní a střední trapéz, levator scapulae;
b) na ventrální (přední) ploše:
adduktory kyčle, rectus femoris, tensor fascia lata, iliopsoas, šikmé svaly, prsní svaly, scalene, sternoklavikulární svaly. c) na ruce: flexory ruky a prstů.
Ochablé svaly jsou považovány za:
a) hýžďový, dolní část m. trapezius, m. serratus anterior, m. supra- a infraspinatus, m. deltoideus;
b) tibialis anterior, extenzory prstů, peroneální, vastus femoris, rectus abdominis, hluboké flexory krku; c) extenzory ruky a prstů.
Vlivem nerovnováhy mezi těmito svalovými skupinami se tvoří posturální poruchy držení těla nebo zkřížené syndromy.
Tyto mohou být zahrnuty.
Horní křížový syndrom
Tento syndrom spočívá v nerovnováze:
1) Mezi horním a dolním fixátorem pletence ramenního, tzn. mezi horní a dolní částí trapézového svalu na zadní straně. Serratus anterior v tomto případě působí jako spodní fixátor lopatky na břišní straně.
2) Mezi velký a malý prsní sval na jedné straně a mezilopatkové svaly na straně druhé.
3) Mezi hlubokými flexory krku (longus colli, longus capitis, hyoid-scapularis), štítná žláza-hyoida na jedné straně a extenzory hlavy (cervikální extenzor dorsi, horní část trapézového svalu) na druhé straně. Navíc zde má současné zkrácení šíjového vazu významný vliv na patologické držení těla.
Rozvoj tohoto syndromu může být způsoben počáteční aktivací jakéhokoli svalu, který je predisponován k hypertonicitě. Nejčastěji to platí pro m. trapezius, velký prsní sval a m. scalene. Jak je známo, psycho-emocionální, stresové reakce jsou doprovázeny aktivací svalů ramenního pletence a přední stěny hrudníku (pasivně-obranná reakce). Na činnosti těchto svalů se podílejí i únavové a bolestivé syndromy v cervikálně-pažní oblasti. Zvláštní důraz je třeba klást na primární posturální poruchy v dospívání. Některé dívky, obvykle ve věku 12-14 let, aby skryly rychle rostoucí mléčné žlázy, záměrně deformují své držení těla - tlačí obě ramena dopředu a mírně kyfují (prohnou) hrudní páteř ("nahrbí se"). V důsledku toho se spouští cyklická patologická restrukturalizace koordinačních vztahů těchto svalových skupin. U dospělých žen může být sekundární syndrom horního kříže (SLDS) způsoben nesprávně padnoucí podprsenkou, obvykle menší velikosti. Tato příčina způsobuje výraznou aktivaci trapézových svalů, která je doprovázena elevací ramene a dalšími projevy tohoto syndromu. Obvykle se těmto ženám vytvoří hluboké rýhy na ramenních pletencích od ramínek podprsenky.
Obecně se pokročilý horní zkřížený syndrom projevuje vysokými rameny, zvýšenou hrudní kyfózou (zakřivením), zvýšenou krční lordózou a mírně dopředu stlačenými rameny. Tyto patologické změny jsou výsledkem aktivity svalových skupin se současnou reciproční inhibicí jejich antagonistů. Klíčovou roli v této nekoordinované činnosti hraje oslabení dolních fixátorů pletence ramenního, tzn. lopatky. Je zřejmé, že popsané změny jsou často doprovázeny funkčními blokádami krčních obratlů nebo cervikothorakálního spojení. V takových případech se tvoří začarovaný kruh zahrnující zablokovaný motorický segment, spoušťové body přetížených svalů a změněný motorický stereotyp.
Dolní křížový syndrom
Vyvíjí se v důsledku:
1) ochablost m. gluteus maximus a zkrácení flexorů kyčle;
2) ochablost svalů břišní stěny;
3) ochablost m. gluteus medius se současným zkrácením m. quadratus lumborum.
V důsledku nerovnováhy mezi jmenovanými svalovými skupinami může dojít k následujícím patologickým odchylkám pánve, respektive dolních končetin:
A. V této situaci dochází k rotaci kolem horizontální osy, přičemž dorzální část stoupá a pubis klesá směrem dolů. V důsledku toho dochází k hyperlordóze bederní oblasti. Následné zkrácení m. iliopsoas a m. rectus femoris zvyšuje přední sklon pánve a zvyšuje hyperlordózu (lumbosakrální hyperlordózu).
B. Slabost svalů přední stěny břišní a zkrácení bederních extenzorových svalů zad způsobují zpočátku hyperlordózu, následně u popsané varianty (lumbální hyperlordóza) sklon pánve.
B. Nerovnováha mezi m. quadratus lumborum (zkrácení) a gluteus medius (ochablost) přispívá k syndromu dyskoordinace kolem sagitální osy pánve. U symetrického diskoordinačního postižení se to projevuje změnou chůze, připomínající kachnu. To se také děje v důsledku aktivace adduktorů kyčle. Nejčastěji se musíme potýkat s asymetrickým syndromem - takové situace jsou možné u vertebrogenních bolestí a posturálních syndromů - skoliotická deformita páteře, diskogenní radikulární komprese, vikózní přetěžování svalů končetin.
obr. 1 a) normální držení těla b) kombinace horní a dolní
křížové syndromy
Podlahový syndrom
Takzvaný vrstvený (patrový) syndrom spočívá ve zvláštní redistribuci zkrácených a ochablých svalů podél kraniokaudální osy. Tyto změny se týkají zádových svalů a ischiokrurálních svalů. K těmto změnám dochází u jedinců, kteří vykonávají pohybovou aktivitu výrazné intenzity a délky – vzpěrači apod. To se projevuje hypertrofií ischiokrurálních svalů, hypotrofií a laxitou hýžďových a bederních partií extenzorů zad, hypertrofií torakolumbální části extenzorů zad, laxnost mezilopatkových svalů a hypertrofie horních fixátorů lopatek. To je doprovázeno určitou ochablostí břišních svalů - vyboulením a poklesem břicha.
Popisné charakteristiky nejběžnějších zkřížených syndromů tedy umožňují pochopit složitost dynamické patologické interakce programového a kroužkového typu organizace pohybu. Jak vyplývá z prezentovaných klinických syndromů, výsledek této patologické interakce se vyznačuje dostatečnou rezistencí. Obecně je třeba poznamenat, že nejdynamičtější z pohledu terapeutických možností jsou regionálně-lokální dyskoordinační syndromy. Eliminace etiologického faktoru periferní geneze může zpravidla rychle normalizovat koordinační vztahy. Naopak nejvíce přetrvávají primární generalizované poruchy koordinace. Rekvalifikace vrozených a časně získaných motorických vad je pracný úkol.
Křížové syndromy zaujímají v tomto ohledu střední místo. Přirozeně je taktika léčby v takových případech založena na eliminaci periferního patologického faktoru a vyživování nezbytných motorických komplexů.