Úloha příštítných tělísek v lidském těle. Příštítná žláza, její hormony a funkce
13298 0
Příštitná tělíska(příštítná tělíska) se nacházejí na zadní ploše štítné žlázy mimo její pouzdro v blízkosti horního a dolního pólu, mají kulatý tvar, průměr do 5 mm a hmotnost do 0,5 g. Obvykle má člověk 2 páry příštítných tělísek (horní a dolní). Počet a umístění příštítných tělísek (PTG) se může výrazně lišit, někdy dosahuje až 12 párů. Další příštítná tělíska se nacházejí ve tkáni štítné žlázy a brzlíku, v předním a zadním mediastinu, v osrdečníku, za jícnem, v oblasti bifurkace společné krkavice. Krevní zásobení příštítného tělíska je prováděno především větvemi štítné žlázy, a proto je při operacích štítné žlázy možné poškození těchto žláz.
Parenchym žláz se skládá z parathyrocytů, mezi nimiž se rozlišují hlavní buňky obarvené bazickými barvivy a oxyfilní buňky. Hlavní buňky příštítných tělísek jsou hormonálně aktivní buňky, které se dělí na světlé buňky, které převažují u dětí, a tmavé buňky, které převažují u dospělých. Oxyfilní buňky příštítných tělísek („klidové“ buňky) se objevují ve věku 10 let, jsou hormonálně neaktivní.
Hlavním hormonem příštítných tělísek je parathormon, který se tvoří v příštítných tělíscích z prekurzorů preproparathormonu a proparathormonu. Biologická aktivita lidského parathormonu je spojena s fragmenty 1-29, 1-34 a 53-84 jeho aminokyselinového řetězce. Hormon cirkuluje v krvi ve třech hlavních formách: intaktní parathormon s molekulovou hmotností 9500, biologicky aktivní karboxylový fragment s molekulovou hmotností 7000-7500, biologicky aktivní fragment s molekulovou hmotností 4000. K tvorbě fragmentů dochází v játrech a ledvinách. Působení parathormonu je zprostředkováno adenylátcyklázovým systémem cílových buněk.
Parathormon se podílí na udržování homeostázy vápníku, při poklesu jeho hladiny je stimulována sekrece hormonu a při zvýšení jeho hladiny je inhibována. Při zvýšené potřebě vápníku se zvyšuje funkce slinivky břišní (obr. 1).
Rýže. 1. Regulace metabolismu vápníku
Přímým působením na osteoklasty podporuje parathormon uvolňování vápenatých solí z kostní tkáně, zatímco hladina vápníku a fosforu v krvi se zvyšuje. Pod vlivem parathormonu se počet a aktivita osteoklastů zvyšuje v důsledku jeho přímého působení na receptory osteoblastů, které produkují lokální tkáňové faktory aktivující prekurzorové buňky osteoklastů. Účinky krátkodobého a dlouhodobého působení parathormonu na kost jsou různé: krátké intermitentní působení vede k tvorbě kosti, dlouhodobé kontinuální působení vede k destrukci. Při nadbytku parathormonu dochází k negativní kostní bilanci (snížení hustoty kostí), která je doprovázena nadměrným uvolňováním hydroxyprolinu.
Působením na renální tubuly parathormon snižuje reabsorpci fosfátů způsobující fosfaturii. Kromě toho je nepřímý účinek parathormonu na metabolismus fosforu a vápníku spojen s jeho aktivačním účinkem na 1α-hydroxylázu renálních tubulů, v důsledku čehož se 25-hydroxycholekalciferol přeměňuje na aktivní 1,25-dioxycholekalciferol.
kalcitriol působí na rezervoáry vápníku jako synergista parathormonu. Jeho působení je primárně zaměřeno na zvýšení absorpce vápníku ve střevě a zvýšení jeho reabsorpce v ledvinových glomerulech. Cholekalciferol (vitamin D3) se tvoří v kůži (malpighovská vrstva epidermis) ze 7-dehydrocholesterolu vlivem ultrafialových paprsků (obr. 2).
Rýže. 2. Syntéza a metabolismus vitaminu D3
Dále se cholekalciferol váže na protein vázající D a vstupuje do jater. V játrech je cholekalciferol přeměněn 25-hydroxylázou na 25-hydroxycholekalciferol (25-OH-D3), hlavní formu, ve které tento vitamín cirkuluje v krevním řečišti ve spojení se stejným proteinem vázajícím D. V proximálních stočených renálních tubulech se působením 1α-hydroxylázy 25-hydroxycholekalciferol hydroxyluje v poloze C1 a přechází na biologicky aktivní 1,25-dioxycholekalciferol. Zvýšení hladiny kalcitriolu v plazmě inhibuje aktivitu 1α-hydroxylázy a zvyšuje aktivitu 24-hydroxylázy, což vede k převládající tvorbě 25-OH-D3 nikoli 1,25-(OH)2-D3, ale vedlejší produkt 24,25-(OH)2-D3, který nemá žádnou biologickou aktivitu. Působení l,25-(OH)2-D3 na buněčné úrovni je podobné jako u jiných steroidních hormonů.
Hraje také důležitou roli v regulaci metabolismu vápníku. kalcitonin- hormon produkovaný C buňkami štítné žlázy. Kalcitonin je peptid skládající se z 32 aminokyselin. Inhibicí aktivity osteoklastů inhibuje kalcitonin resorpci kostní matrix a tím způsobuje uvolňování vápníku a fosfátu. Produkce kalcitoninu a parathormonu je nepřímo úměrná. Hlavním stimulátorem sekrece kalcitoninu je zvýšení koncentrace ionizovaného vápníku v krvi, inhibitoru poklesu hladiny vápníku. Je třeba si uvědomit, že odstranění štítné žlázy (s parafolikulárními buňkami) u lidí a zvířat nevede k hyperkalcémii a podávání kalcitoninu zdravým jedincům nevede ke snížení hladiny vápníku v krvi.
Normálně člověk spotřebuje asi 1 gram vápník denně. Za účasti 1,25-dioxycholekalciferolu se absorbuje 25 až 50 % vápníku. Krevní plazma obsahuje vápník ve dvou hlavních formách. Frakce vápníku vázaného na albumin tvoří o něco méně než polovinu celkového množství vápníku stanoveného rutinními metodami. Frakce volného (ionizovaného) vápníku je biologicky aktivní. Hypokalcémie stimuluje syntézu parathormonu, který zvyšuje resorpci vápníku z kostní tkáně do krve a vylučování fosforu močí, což umožňuje udržovat normální poměr vápníku a fosforu.
Většina (99 %) vápníku dostupného v těle se nachází v kostech. Kost je neustále se aktualizující dynamický systém, kde po celý život probíhají remodelační procesy: destrukce staré kosti - kostní resorpce a tvorba nové kosti - tvorba kosti. Kostní tkáň se skládá z buněčných elementů, mezibuněčné látky - kostní matrix a minerálních složek. Kostní tkáň obsahuje následující buňky: osteoblasty se schopností syntézy bílkovin, osteoklasty, které absorbují kostní tkáň díky lysozomálním enzymům; osteocyty- metabolicky neaktivní buňky umístěné v lakunách hluboko uložených v kosti; Osteocyty pocházejí z osteoblastů uložených v jejich vlastní kostní matrici.
Proces kostní remodelaci je rozdělena do 5 fází (obr. 3). Ve zdravém dospělém těle je až 80 % trabekulární a 95 % kortikální kostní tkáně v klidové fázi. Aktivační fáze, který se vyskytuje v každém místě kosti s odstupem 2-3 let, zahrnuje proliferaci a aktivaci prekurzorů osteoklastů, vstup a uchycení vícejaderných osteoklastů na povrch resorbovaného místa. Následován fáze resorpce, která trvá cca 1-3 týdny. Tento proces spočívá v roztavení anorganické kostní matrice s následnou degradací organické, což je zajištěno vstupem vodíkových iontů a lysozomálních enzymů osteoklastů do resorpčních míst. Přechodová fáze trvá 1-2 týdny, přičemž v resorbované dutině se objevují osteoblasty. Novotvorba kostí začíná ukládáním kostní matrix osteoblasty rychlostí 2-3 mikrony za den, která mineralizuje po 5-10 dnech. Proces tvorby kosti trvá asi 3 měsíce a celý cyklus obnovy kosti v každé oblasti trvá 4-8 měsíců. Celkový kostní obrat je přibližně 4-10 % ročně.
Příštítná tělíska jsou shluky endokrinních buněk a plní funkci kontroly metabolismu fosforu a vápníku v těle. Různé vnitřní nebo vnější faktory mohou vést k narušení těchto žláz. Patologické změny se projevují charakteristickými příznaky, z nichž hlavním je nadměrné nebo nedostatečné množství stopových prvků v krvi. K léčbě endokrinních poruch se používá jak tradiční medikamentózní terapie, tak chirurgická intervence.
- 1. Žlázy jsou vybaveny specializovanými receptory, které určují obsah stopových prvků v krvi.
- 2. Pokud je obsah vápníku snížen, činnost orgánu se aktivuje, což má za následek zvýšenou sekreci parathormonu. V této situaci je stimulováno uvolňování potřebného množství vápníku z kostní tkáně.
- 3. Pokud je koncentrace nadměrně vysoká, dochází k sekreci kalcitoninu, který pomáhá snižovat hladinu vápníku a normalizovat metabolismus mikroprvků.
- nadměrná excitabilita nervového systému;
- neustálý pocit slabosti a únavy;
- křeče;
- snížená chuť k jídlu;
- depresivní nálada, stav deprese, depresivní nálada;
- časté bolesti hlavy.
- prameny se stávají křehkými a matnými;
- nehty se štěpí a ztenčují;
- neustále chtějí spát, což je doprovázeno celkovým pocitem slabosti;
- zuby se zhoršují;
- zhoršuje se vidění, může se vyvinout šedý zákal nebo se na rohovce mohou ukládat vápenaté soli;
- vypadávají obočí a řasy;
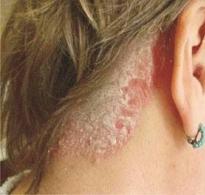
- vyskytují se dermatologická onemocnění - ekzém, psoriáza;
- kůže se stává velmi suchou a získává žlutý odstín.
- hyperparatyreóza;
- hypoparatyreóza.
- paměť se zhoršuje;
- vznikají neurózy a depresivní stavy;
- pacient je pronásledován neustálým pocitem slabosti;
- vzrušivost nervového systému se zvyšuje.
- 1. Ultrazvuk (ultrazvukové vyšetření)– určuje přítomnost tkáňové hypo- nebo hyperplazie.
- 2. CT vyšetření– pomáhá stanovit diagnózu s přesností až 95 %, protože spolehlivě identifikuje poruchy příštítných tělísek, jiných orgánů a kostní tkáně.
- 3. Magnetická rezonance– vyznačuje se maximální bezpečností pro pacienty i obsahem informací.
- 4. rentgen- pomáhá určit přítomnost patologií srdce, krevních cév a kostní tkáně.
- 5. Histologie– výzkum tkání.
Ukázat vše
Funkce příštítných tělísek v těle
Příštitná tělíska (příštítná tělíska) je soubor endokrinních buněk. U zdravého člověka se vyskytuje ve formě několika žlázových útvarů, obvykle od 2 do 8, a nacházejí se na zadní straně pouzdra štítné žlázy, v blízkosti cévně-cervikálního svazku a jícnu.
Anatomie příštítných tělísek
Příštitná tělíska hraje v těle zásadní roli, reguluje metabolismus vápníku a fosforu. Jeho hlavní funkcí je produkce specializovaného parathormonu, který řídí hladinu fosforu a vápníku v krvi. Příštítná tělíska jsou zodpovědná za normální fungování centrálního nervového systému, kostní tkáně a pohybového aparátu.

Funkce příštítných tělísek
Metabolické procesy jsou řízeny podle následujícího schématu:

Příčiny porušení
Příštítná tělíska jsou úzce spjata se štítnou žlázou a jsou zodpovědná za normální průběh četných procesů v těle. Různé metabolické poruchy jsou způsobeny několika hlavními příčinami:

V důsledku toho vznikají různé poruchy fungování endokrinního systému a další zdravotní problémy. To výrazně snižuje kvalitu lidského života, protože přispívá k výraznému zhoršení blahobytu.

Příznaky vývoje patologií
Hlavním příznakem špatné funkce příštítných tělísek jsou poruchy metabolismu vápníku a fosforu. Příznaky těchto změn jsou totožné s příznaky vývoje jiných onemocnění endokrinního systému:
Poruchy metabolismu vápníku a fosforu velmi často způsobují zhoršení funkce ledvin, které je doprovázeno neustálým pocitem žízně a rozvojem urolitiázy. Hladina hemoglobinu v krvi klesá. Pacient může trpět trvale zvýšenou tělesnou teplotou. U žen jsou příznaky onemocnění výraznější, protože vykazují vnější známky poruch příštítných tělísek v raných stádiích:

Druhy nemocí
Poruchy ve fungování příštítných tělísek, které jsou zodpovědné za metabolismus vápníku a fosforu, se mohou projevit dvěma hlavními onemocněními:
Hyperparatyreóza
Hyperparatyreóza je endokrinopatie způsobená hyperfunkcí žláz, které produkují nadměrné množství parathormonu. S touto patologií je pozorováno zvýšení množství vápníku v krvi. První změny charakteristické pro hyperparatyreózu se týkají kostní tkáně, gonád a ledvin. Podle statistik trpí touto nemocí ženy třikrát častěji než muži. Onemocnění je diagnostikováno především ve věku 25 až 50 let.

Příznaky hyperparatyreózy
Ve většině situací je hlavní příčinou orgánové hyperfunkce výskyt nezhoubného nádoru v těle (adenom hyperparathyroidního tělíska). Vzhledem k tomu, že novotvar postihuje celou žlázu a její velikost se neustále zvyšuje, aktivuje se nadměrná produkce hormonu v krvi. Současně jsou oslabeny funkce kontroly množství vápníku. Včasná komplexní léčba, zahrnující jak medikamentózní terapii, tak chirurgické odstranění orgánu, zaručuje úplnou úlevu od onemocnění.
Hypoparatyreóza
Hypoparatyreóza je patologie způsobená hypofunkcí příštítných tělísek. Při této poruše je parathormon produkován orgánem v nedostatečném množství, což vede k výraznému poklesu hladiny vápníku v krvi. Nemoc má specifické příznaky - zvýšenou dráždivost svalů a nervového systému. Hlavními důvody pro rozvoj hypoparatyreózy jsou vliv těchto faktorů:

První známkou vývoje této patologie jsou symetrické, pravidelné a velmi bolestivé svalové křeče. Při progresi hypoparatyreózy může svalová tkáň se vzrůstající intenzitou zcela atrofovat, což je doprovázeno pocitem necitlivosti v pažích a nohou. Sekundární příznaky poruchy zahrnují následující:
Příznaky se mohou projevovat různými způsoby v závislosti na různých vnějších vlivech, jako jsou nadměrně vysoké nebo nízké teploty vzduchu, stresové podmínky, fyzická aktivita a infekční onemocnění. Aby lékař mohl stanovit správnou diagnózu, pacient podstoupí krevní test na stanovení množství parathormonu, fosforu a vápníku. Rentgenové záření se používá jako doplňková diagnostická metoda při podezření na hypoparatyreózu, která pomáhá odhalit změny kostní tkáně. Hypoparatyreóza představuje největší nebezpečí pro děti, protože může způsobit fyziologické a duševní abnormality a také psychické problémy.
Diagnostika
Hlavními metodami diagnostiky onemocnění příštítných tělísek jsou testy krve a moči ke stanovení obsahu mikroelementů. Další výzkumné metody jsou:
Každý z výše uvedených typů diagnostiky má své výhody. Odborníci zpravidla současně předepisují několik různých výzkumných metod, aby co nejpřesněji určili příčiny onemocnění a zabránili jeho rozvoji.
Léčba
K léčbě patologií příštítných tělísek, v závislosti na příčině a závažnosti onemocnění, mohou odborníci předepisovat jak lékovou terapii, tak chirurgickou intervenci.
Léky
Medikamentózní léčba spočívá v předepisování přípravků vápníku – glukonátu nebo chloridu. Používá se také strava bohatá na tuto makroživinu. Pacientům se doporučuje konzumovat mléčné výrobky, mořské ryby, zelí, zeleninu a ovoce. Vitamin D se předepisuje v kombinaci s vápníkem, který podporuje lepší vstřebávání makroživiny. Ke zvýšení produkce vlastního vitaminu D se pacientům doporučuje opalovat se nebo navštěvovat sezení speciálního terapeutického ultrafialového záření.
Aby se zabránilo výskytu záchvatů, jako profylaxe jsou předepsány bromové přípravky a antikonvulziva - Luminal. V případě těžké hypokalcémie (krize) se glukonát vápenatý podává intravenózně.
Chirurgická intervence
V případech, kdy je příčinou vývoje patologických změn adenom, se používá pouze chirurgická léčba. Během operace specialisté odstraní nádor. Zbývající žlázy jsou také vyšetřeny k detekci adenomů pro jejich další odstranění. Samotná žláza nebo její určitá část se odstraňuje velmi zřídka. To je plné vážných následků - hypoparatyreózy a snížení hladiny vápníku v krvi. Orgán je zcela odstraněn, pokud je zjištěna rakovina.
Nejúčinnější metodou chirurgické intervence je transplantace orgánu s plným zachováním jeho funkcí. Při nedostatečné medikamentózní terapii lze transplantovat i poškozenou část příštítného tělíska.
Navzdory prakticky nepřítomnosti výrazných příznaků mohou poruchy příštítných tělísek vést k vážným následkům pro tělo - narušení normálního fungování nejdůležitějších orgánů a systémů. Proto je pro každého člověka povinné pravidelné vyšetření u endokrinologa a při prvních příznacích onemocnění se naléhavě poradit s lékařem.
Příštítná tělíska (obvykle čtyři) se nacházejí na zadní ploše štítné žlázy a jsou od ní oddělena pouzdrem.
Funkčním významem příštítných tělísek je regulace metabolismus vápníku. Produkují proteinový hormon parathyrin nebo parathormon, který stimuluje kostní resorpci osteoklasty, čímž se zvyšuje hladina vápníku v krvi. Osteoklasty samotné nemají receptory pro parathormon, jeho působení je zprostředkováno jinými buňkami kostní tkáně – osteoblasty.
Kromě toho parathormon snižuje vylučování vápníku ledvinami a také zvyšuje syntézu metabolitu vitaminu D, což zase zvyšuje absorpci vápníku ve střevě.
Rozvoj. Příštítná tělíska se tvoří v embryu jako výčnělky z epitelu III a IV párů žaberních váčků hltanového střeva. Tyto výběžky jsou sešněrované a každý z nich se vyvine v samostatné příštítné tělísko a z IV páru žaberních váčků se vyvine horní pár žláz a z III páru se vyvine dolní pár příštítných tělísek a také brzlík .
Stavba příštítných tělísek
Každá příštítná tělíska je obklopena tenkým pouzdrem pojivové tkáně. Jeho parenchym je reprezentován trabekulami - epiteliálními řetězci endokrinních buněk - paratyrocyty. Trabekuly jsou odděleny tenkými vrstvami volné pojivové tkáně s četnými kapilárami. I když jsou mezi paratyrocyty dobře vyvinuté mezibuněčné mezery, sousední buňky jsou spojeny interdigitacemi a desmozomy. Existují dva typy buněk: hlavní paratyrocyty a oxyfilní paratyrocyty.
Hlavní buňky vylučují parathyrin, převládají v parenchymu žlázy, jsou malé velikosti a mnohoúhelníkového tvaru. V periferních zónách je cytoplazma bazofilní, kde jsou rozptýleny shluky volných ribozomů a sekrečních granulí. Se zvýšenou sekreční aktivitou příštítných tělísek se hlavní buňky zvětšují. Mezi hlavními příštítnými tělísky se také rozlišují dva typy: světlé a tmavé. Glykogenové inkluze se nacházejí v cytoplazmě světelných buněk. Předpokládá se, že světlé buňky jsou neaktivní a tmavé buňky jsou funkčně aktivní buňky příštítných tělísek. Hlavní buňky provádějí biosyntézu a uvolňování parathormonu.
Druhým typem buněk je oxyfilní buňky příštítných tělísek. Jsou malého počtu, nacházejí se jednotlivě nebo ve skupinách. Jsou mnohem větší než hlavní buňky příštítných tělísek. V cytoplazmě jsou patrná oxyfilní granula a velké množství mitochondrií se slabým vývojem dalších organel. Jsou považovány za senescentní formy hlavních buněk. U dětí jsou tyto buňky vzácné a jejich počet se zvyšuje s věkem.
Sekreční činnost příštítných tělísek není ovlivněna hormony hypofýzy. Příštítná žláza na principu zpětné vazby rychle reaguje na sebemenší výkyvy hladiny vápníku v krvi. Jeho aktivita je zesílena hypokalcémií a oslabena hyperkalcémií. Paratyrocyty mají receptory, které na ně mohou přímo vnímat přímé účinky vápenatých iontů.
Inervace. Příštítná tělíska dostávají hojnou sympatickou a parasympatickou inervaci. Nemyelinizovaná vlákna končí v koncovkách ve formě knoflíků nebo kroužků mezi buňkami příštítných tělísek. Kolem oxyfilních buněk mají nervová zakončení podobu košíčků. Nalézají se také zapouzdřené receptory. Vliv přicházejících nervových vzruchů je omezen na vazomotorické účinky.
Změny související s věkem. U novorozenců a malých dětí se pouze hlavní buňky nacházejí v parenchymu příštítných tělísek. Oxyfilní buňky se objevují nejdříve za 5-7 let, do té doby se jejich počet rychle zvyšuje. Po 20-25 letech postupně postupuje hromadění tukových buněk.
Lidské tělo je složitá struktura, ve které je propojena práce všech orgánů a destruktivní poruchy jednoho z nich vedou k nerovnováze celkové rovnováhy. Příštitná tělíska patří do kategorie vnitřní sekrece a je součástí systémů, které organizují metabolismus v těle. Na rozdíl od toho nebyl až do počátku 20. století lékařské vědě znám.
Co je příštítná tělíska?
 Příštítná žláza je malé velikosti, 4 - 8 mm a 1 - 3 mm na výšku, kulatého nebo oválného tvaru. Barva závisí na věku člověka, zprvu je narůžovělá, postupem času přechází do bledě žluté.
Příštítná žláza je malé velikosti, 4 - 8 mm a 1 - 3 mm na výšku, kulatého nebo oválného tvaru. Barva závisí na věku člověka, zprvu je narůžovělá, postupem času přechází do bledě žluté.
Její tělo je pokryto vazivovou tkání, kterou ji živí krev. Jsou umístěny na přední straně krku, v horní a dolní části štítné žlázy. Jejich počet a umístění se liší člověk od člověka.
Typické uspořádání příštítných tělísek je v párech. Normálně by mělo být 2 až 6 párů. Obvykle existují 2 páry, jejich umístění může být:
- brzlík
- páteř
- stěna jícnu
- neurovaskulární cervikální svazek
Variabilita v počtu a umístění ztěžuje detekci orgánů, což způsobuje potíže chirurgům během operace.
Role v těle
 O existenci příštítného tělíska lékaři dlouho netušili a operace štítné žlázy končily smrtí.
O existenci příštítného tělíska lékaři dlouho netušili a operace štítné žlázy končily smrtí.
Traumatizace nebo odstranění těchto žláz během operace vede k prudkému poklesu vápníku v krvi, protože jeho hlavní funkcí je udržovat rovnováhu fosforu a vápníku v těle. Ovlivňuje nervové impulsy a klouby.
Regulace koncentrace vápníku se provádí produkcí specifického hormonu - který se skládá z 84 aminokyselinových zbytků. Tento orgán má citlivé receptory, které reagují na kolísání hladiny vápníku v krvi a v souladu se získanými hodnotami reguluje hladinu příjmu hormonů do těla.
Má vliv ve třech směrech:
- V ledvinách ukládá aktivní formu vitamínu D v ledvinách. Střevní stěny produkují více kalmodulinu, který stimuluje vstřebávání vápníku do krve.
- Snižuje koncentraci vápníku v moči
- Podporuje přenos vápníku ze struktury kostí do krve.
Aktivita hormonu se mění v závislosti na denní době: na světle se koncentrace zvyšuje, ve tmě klesá. Hormony, které žláza produkuje, se navíc podílejí na přenosu nervových vzruchů do svalů a zajišťují správnou tvorbu kostní tkáně.
Příznaky dysfunkce příštítných tělísek a její diagnostika
Důležité! Hlavním testem, který nám umožňuje spolehlivě posoudit kvalitu příštítného tělíska, je krevní test. Určuje obsah parathormonů. První projevy nerovnováhy jsou totožné s příznaky onemocnění endokrinního systému:
První projevy nerovnováhy jsou totožné s příznaky onemocnění endokrinního systému:
- snížený výkon
- necitlivost končetin
- skoky krevního tlaku
- zvýšená podrážděnost
- depresivní stavy
Nerovnováha v produkci parathormonů ovlivňuje celé tělo a ovlivňuje všechny orgány a systémy, s nimiž interagují. Mohou se projevit rozvojem onemocnění, jako je dna, šedý zákal, progresivní arytmie a urolitiáza.
Poruchy v produkci hormonů ovlivňují vzhled člověka: vlasy lámou, zvyšuje se jejich vypadávání, objevují se kožní onemocnění, zhoršují se nehty a zuby a kosterní svaly se zanítí.
Při prvním podezření na nerovnováhu ve fungování příštítných tělísek je nutné absolvovat vyšetření. Laboratorní testy jsou povinné: daruje se krev a moč. Standardní testy:
- stanovení vápníku a fosfátů v moči
- hladiny parathormonu
- hladiny séra a ionizovaného vápníku
Nejpřesnější výsledky diagnostiky stavu žlázy poskytují instrumentální metody. S jejich pomocí se určuje přítomnost patologií a obecný funkční stav.

Obvykle lékaři používají několik metod najednou, aby zvýšili přesnost a dvakrát zkontrolovali získané výsledky a provedli diagnózu na základě zobecněných údajů.
Nemoci
Všechna onemocnění jsou spojena s poruchou produkce parathormonu. Jejich hladina může být nadměrná nebo naopak nedostatečná.
Hyperparatyreóza
Nadměrné množství hormonu se nazývá hyperparatyreóza. Tento stav vede ke zvýšení podílu vápníku v krvi a úbytku kostní tkáně. V pokročilých případech onemocnění může způsobit kóma.
Každý slyšel o štítné žláze, která se jako motýl nachází na krku. Málokdo ale ví, že za každým lalokem štítné žlázy se nachází malé párové příštítné tělísko – jeho hormony se aktivně podílejí na metabolismu fosforu a vápníku a jsou pro tělo také velmi důležité. Co je to za orgán a jakou biologickou roli hraje? Zkusme to zjistit pomocí výsledků nejnovějšího lékařského výzkumu, fotografií a videí v tomto článku.
Příštítná tělíska (jiné názvy: příštítná tělíska, příštítná tělíska) jsou čtyři malé endokrinní útvary, které se nacházejí na zadní stěně štítné žlázy, v párech na dolním a horním pólu orgánu.


Glandulae parathyroideae se nacházejí na obou bočních lalocích štítné žlázy a v některých případech jsou všechny lokalizovány na jedné straně. Příštítná tělíska jsou ponořena do volné tkáně, která vyplňuje prostor mezi fasciálním pouzdrem a vazivovým pouzdrem štítné žlázy, existují případy jejich umístění mimo hranice pochvy.
Některé anatomické charakteristiky orgánu jsou uvedeny v následující tabulce:

Úroveň umístění horního páru příštítných tělísek je zpravidla hranicí střední a horní 1/3 posteromediálních povrchů každého bočního laloku štítné žlázy a spodního okraje kricoidní chrupavky.
Pokud jde o spodní pár, žlázy, které k němu patří, jsou větší ve srovnání s horními a jsou umístěny na posterolaterálním povrchu dolní 1/3 každého bočního laloku, 5–10 mm od spodního okraje. V některých případech jsou zespodu ponořeny do tkáně obklopující štítnou žlázu.
Zajímavý! Horní i dolní pár glandulae parathyroideae jsou ve většině případů umístěny asymetricky.

Pouzdro pojivové tkáně pokrývající každý z nich zvenčí má procesy nasměrované dovnitř tloušťky žlázové tkáně, které rozdělují orgán na lalůčky a jsou poměrně slabě vyjádřeny.
Příštítná tělíska je parenchymatický orgán s trabekulární strukturou. Parenchym je reprezentován epiteliálními buňkami, které tvoří provazce, a prostor mezi nimi je vyplněn pojivovou tkání, bohatě zásobenou sítí krevních cév, stejně jako nahromadění tuku.
Strukturní prvky žlázy
Jednotlivé trabekuly se skládají ze dvou typů buněk příštítných tělísek - aktivních buněk příštítných tělísek:
- Bazofilní nebo hlavní.
- Oxyfilní.
Na druhé straně jsou hlavní buňky příštítných tělísek rozděleny do dvou dalších typů, které se liší svým funkčním stavem:
- Tmavý (aktivní).
- Světlo (nízko aktivní).
Hlavní aktivní složkou příštítných tělísek jsou tmavé bazofilní buňky příštítných tělísek. Aktivně fungují a zajišťují funkce příštítných tělísek díky přítomnosti rozvinutějších Golgiho komplexů a granulárního endoplazmatického retikula.
V cytoplazmě tmavých bazofilních buněk je mnoho sekrečních granulí, jejichž průměr není větší než 400 nm, je v nich uložen parathyrin, hormon tohoto endokrinního orgánu. Příštítná tělíska jím regulují obsah iontů vápníku v krvi.
Vylučování biologicky aktivních látek probíhá v tomto případě na principu zpětné vazby – jakmile obsah vápníku v periferní krvi klesne, zvýší se produkce parathyrinu a naopak, když se koncentrace tohoto mikroprvku začne zvyšovat. překračují normu, železo snižuje sekreci hormonu.

Parathormon
Parathormon je jediná biologicky aktivní látka, která je syntetizována sekrečními buňkami příštítných tělísek. Jeho hlavní funkcí je udržovat stabilní hladinu ionizovaného vápníku v krvi.
Vápník je hlavním mikroelementem, který představuje vnitřní strukturu kostní tkáně. Je zodpovědný za pevné a zdravé kosti, normální činnost srdce a svalové tkáně.
To je zajímavé. Celkově tělo obsahuje asi 1000 g vápníku a z 99 % je obsažen v hydroxyapatitu v dlouhých trubkovitých a plochých kostech.
Uvolňování parathormonu sekrečními buňkami příštítných tělísek je spuštěno snížením hladiny vápníku v krvi.
Normální hodnoty pro tento mikroelement:
- 2,250-2,750 mmol/l;
- nebo 9-11 mg/100 ml.
Parathormon stimuluje aktivitu osteoklastů - buněk, které ničí kostní tkáň, čímž provokuje masivní uvolňování vápníku do krve a obnovu homeostázy. Jako každá jiná hormonální látka působí parathormon mechanismem zpětné vazby: obnovení normální koncentrace vápníku vede ke snížení jeho produkce. Parathormony jsou tedy antagonistou kalcitoninu produkovaného C-buňkami štítné žlázy.
Tabulka: Srovnání parathormonu a kalcitoninu:
Parathormon kromě demineralizace kostní tkáně zvyšuje hladinu vápníku v těle:
- zvýšení reabsorpce mikroelementu v ledvinových tubulech - snížení jeho vylučování močí;
- Zvýšená syntéza vitaminu D, který zvyšuje vstřebávání vápníku ve střevě.

Biologická role příštítných tělísek v těle
Příštítná tělíska jsou tedy zodpovědná za udržování stabilní hladiny vápníku v krvi a udržování stálého vnitřního prostředí. Vápník je stopový prvek, který je nezbytný pro normální fungování většiny vnitřních orgánů.
Vliv příštítných tělísek na svaly
Aktivní svalové kontrakce jsou možné pouze za účasti vápníku, jehož ionty přenášejí nervové buňky z jednoho myocytu do druhého a „nutí“ sval pracovat. Nedostatek vápníku, způsobený poklesem produkce parathormonu, může vést ke svalové slabosti, celkové únavě, myalgii a špatně kontrolovaným křečím.
Účinek příštítných tělísek na srdce
Srdce je největší sval v lidském těle a každý den spotřebovává velké množství energie. Vápník je také nezbytný pro jeho normální činnost a včasný přenos vzruchu z autonomního uzlu na kardiomyocyty. Nedostatek mikroelementu vyvolává rozvoj arytmií různých typů.
Vliv příštítných tělísek na nervový systém
Dostatečná hladina vápníku je nutná i pro rychlý přenos vzruchů přes mozkové neurony. Příštítná tělíska nepřímo ovlivňují činnost duševní činnosti.
Vliv příštítných tělísek na oční čočku
Parathormon pomáhá snižovat usazeniny vápníku v tkáni čočky, takže když jsou příštítná tělíska nedostatečná, často se u člověka rozvine šedý zákal.

Vliv příštítných tělísek na krev
Ionty vápníku jsou také nezbytné pro normální fungování systému srážení krve. Rychlé zastavení krvácení při úrazu je další důležitou funkcí systému homeostázy, na které se příštítná tělíska podílejí.
Endokrinní poruchy spojené s dysfunkcí příštítných tělísek
Diagnostika
Funkce příštítných tělísek lze studovat různými způsoby. Mezi nejběžnější metody, jejichž cena je poměrně cenově dostupná, patří krevní test na parathormon, ultrazvuk, testy moči ke stanovení hladiny vápníku, stejně jako radiografie a scintigrafie.
Poněkud méně často se používá CT, MRI nebo histologické vyšetření. Pokyny pro provádění histologie zahrnují odběr materiálu a posouzení funkčního stavu buněk a tkání.
Příštítná žláza - histologie se provádí k identifikaci formací nebo po chirurgických zákrocích. Analýza určí, že každá ze žláz je pokryta pojivovým vláknitým pouzdrem.
Vrstvy sestávající z volné pojivové tkáně vyčnívají z kapslí. Tyto vrstvy tvoří stroma žláz a jsou posety mnoha krevními cévami, s převahou kapilár.
Buňky pod žlázovým epitelem – parathyrocyty – mají tendenci vytvářet skupiny a provazce, které leží mezi vrstvami pojivové tkáně a jsou v kontaktu s hemokapilárami.
Když se v některém z příštítných tělísek objeví místo produkující hormony s patologickou aktivitou, hovoří o rozvoji hyperparatyreózy.
Tato patologie zase vyvolává vývoj:
- hyperkalcémie;
- příštítná tělíska osteodystrofie.
Tato onemocnění se mohou objevit v důsledku následujících faktorů:
- adenomy příštítných tělísek;
- hormonálně aktivní rakovinu příštítných tělísek;
- difúzní zvětšení příštítných tělísek;
- malabsorpční syndrom;
- chronické selhání ledvin;
- poranění a krvácení ve slinivce břišní;
- nedostatek vitaminu D;
- cirhóza jater;
- zánětlivé procesy v příštítných tělíscích;
- metastázy do oblasti žláz a krku;
- vrozené nedostatečné rozvinutí žláz;
- autoimunitní a systémová onemocnění;
- chirurgické operace s poškozením příštítných tělísek;
- endokrinní patologie.

Primární a sekundární nedostatečnost příštítných tělísek se nazývá hypoparatyreóza.
Onemocnění příštítných tělísek je diagnostikováno na základě typického klinického obrazu, laboratorního vyšetření hladiny parathormonu (průměrná cena v soukromých laboratořích - 600 rublů) a ultrazvuku. Před léčbou se musíte poradit s lékařem - nemůžete vyléčit hormonální nerovnováhu vlastníma rukama. Lékařské pokyny zahrnují vytvoření individuálního léčebného plánu pro každého jednotlivého pacienta.
Poznámka! Vrozené nevyvinutí příštítných tělísek vede k závažným poruchám metabolismu fosforu a vápníku a je diagnostikováno v novorozeneckém období. Takoví pacienti vyžadují celoživotní substituční terapii parathormonem. Odstranění všech příštítných tělísek u zvířat vedlo k rychlé smrti, které předcházelo období krátkodobých svalových křečí.
Nyní, když jsme obeznámeni s biologickou úlohou těchto malých, ale velmi důležitých endokrinních orgánů, můžete snadno vyjmenovat funkce příštítných tělísek a jejich účinek na tělo. Porušení sekrece parathormonu je poměrně vzácné, ale v každém případě vyžaduje včasnou diagnostiku a léčbu.